
תסמונת גודש אגני –
Pelvic congestion syndrome
מהי תסמונת גודש אגני?
מצב בו קיימת הרחבה של הורידים סביב באגן סביב השחלות. ורידים בריאים מכילים שסתומים חד כיווניים המאפשרים לדם לזרום מאיברי האגן בחזרה לכיוון הלב. כאשר יש דליות, שסתומים אלה אינם פועלים כראוי; זה גורם לדם להיאגר, דבר שמגדיל את הוורידים. המצב עלול לגרום לכאב כרוני וכבדות באזור.
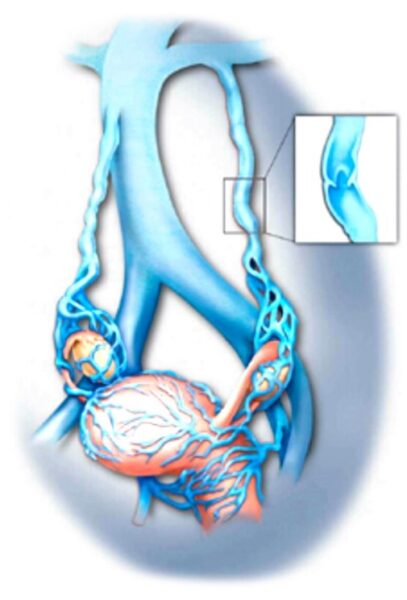
מהי השכיחות?
- כ- 10-20 אחוזים מהתלונות הגניקולוגיות הינם עקב כאב אגן כרוני
- במטופלות עם כאב אגני כרוני, לכ-30 אחוז יהיה גודש של ורידי האגן
- בנשים שסובלות מדליות בורידי השחלה, לכ60 אחוז יהיה גודש ורידי האגן
מהם התסמינים?
- כאב עמום או תחושת כבדות באגן ובגב התחתון, בעיקר בזמן עמידה ומחמיר סביב זמן המחזור החודשי
- הכאבים מתחזקים לקראת סוף היום וחולפים לאחר שכיבה ממושכת
- הכאב יכול להיות חד או דו צדדי
- הכאב נמשך מעל לחצי שנה
- הכאבים מחמירים בזמן או לאחר מין וככלל, מחמירים עם כל הריון
- נפיחות או נוכחות של ורידים בולטים בירך המקורבת, וגינה ופרינאום
- תכיפות במתן שתן
כיצד מאבחנים?
- אולטראסאונד – בדיקת הדמיה זו יכולה להעריך נוכחות של ורידים מרובים ומורחבים סביב השחלות. על ידי שימוש באולטראסאונד דופלר ניתן להעריך את זרימת הדם בורידים אלו. זהו כלי האבחון הראשוני והנפוץ ביותר
- טומוגרפיה ממוחשבת (CT) ותהודה מגנטית (MRI) – בדיקות הדמיה אלה מעריכות את כלל המבנים בבטן ובאגן ובעזרתם ניתן להעריך את מבנה של כלל כלי הדם. בעוד שה-CT הוא כלי מצויין למטרה זו, בשיטת הדמיה זו קיימת קרינה. הMRI מאפשר הדמיה נטולת קרינה ושיטות סריקה מתקדמות אף מאפשרות הערכת זרימת דם בורידי האגן.
- ונוגרפיה – שיטת האבחנה הטובה ביותר בה מוחדר דרך וריד במפשעה או בצוואר אל וריד האגן ומוזרק חומר ניגוד. בשיטה זו ניתן לראות בזמן אמת את המילוי הורידי באזור זה ולהעריך את הזרימה בו. החסרון של השיטה הוא שהיא פולשנית אך רק בדרך זו ניתן גם לאבחן וגם לטפל בגודש ורידי האגן.
מהם שיטות הטיפול?
טיפול תרופתי - טיפול זה מתאים לשלבים המוקדמים בו ניתנות תרופות נוגדי דלקת שאינם סטרואידים ודיכוי תפקוד השחלות. טיפול זה נועד למנוע את התסמינים של הכאב.
אמבוליזציה - טיפול זה הינו הליך מוכח ויעיל ביותר עם תוצאות טיפול מצוינות לוורידים המורחבים להם אין תפקיד תקין. הטיפול יעיל עם סיכון מופחת ותקופת החלמה קצרה משמעותית. ההליך מבוצע במסגרת אשפוז יום ולא מצריך הרדמה כללית. אמבוליזציה של ורידי השחלות היא הליך זעיר פולשני מינימלי כלומר אינו כרוך בניתוח. ההליך מבוצע על ידי רדיולוג פולשני תוך שימוש בטכניקות מונחות דימות.
מה הוא מהלך הפעולה?
הפציינטית מושכבת על מיטת הטיפולים ומחוברת למסכים העוקבים אחר הדופק, לחץ הדם, ורמת החמצן. הפעולה מבוצעת על ידי רדיולוג פולשני אשר משכך את אתר הדיקור לרוב הצוואר או המפשעה, בעזרת הרדמה מקומית. ניתן גם להשתמש בחומרי הרגעה קלים. לאחר מכן הרופא מבצע דקירה קטנה לוריד אליו הוא מחדיר צינורית דקה (קטטר), אותה הוא מתמרן לאתר הטיפול. לקטטר זה מוזרקת כמות קטנה של חומר ניגוד כך שהרדיולוג הפולשני יכול לראות בבירור את הוורידים בצילום הרנטגן על מנת להצביע איפה הבעיה והיכן ניתן לסגור את הוריד (אמבוליזציה).
כשהוא רואה את הורידים המוגדלים שסביב השחלות על גבי הצג, הרופא משחרר סלילים או חומר נוזלי הגורמים ליצירת סתימה בורידים המוגדלים. על ידי חסימת הוריד החולה, נעצרת זרימת הדם החריגה והדם מועבר לורידים הבריאים בכדי לצאת מהאגן דרך מסלולים רגילים. הנפיחות והלחץ באגן פוחתים. לאחר השלמת ההליך, הקטטר מוסר ולחץ מופעל באזור הדקירה בצוואר או במפשעה. אין תפרים גלויים לעור. הפתח הזעיר בעור מכוסה בפלסטר. הליך זה מסתיים בדרך כלל תוך פחות משעה.
מהו תהליך ההחלמה?
לאחר האמבוליזציה ניתן להשתחרר לאחר 24 שעות ולאחר קבלת טיפול אנטיביוטי IV, לחזור לעבודה לאחר מספר ימים, ולהתחיל להתאמן לאחר שבוע עד 10 ימים. צפויים כאבים עמומים במפשעה במשך מספר ימים וייתכן חום קל במהלכם.
אילו בדיקות צריך לבצע לפני ואחרי הפעולה?
לפני הפעולה תתבקש להגיע ליעוץ רדיולוג פולשני כאשר בידיך בדיקות דם עדכניות הכוללות ספירת דם, כימיה ותפקודי קרישה. אם בידייך בדיקות הדמיה כלשהן מומלץ להביאן.
ארבעה עד שישה חודשים לאחר הפעולה, תגיעי לביקורת במרפאה.
כאב אגני כרוני הוא בעיה נפוצה מאוד בקרב נשים, ובמקרים רבים נובע כאב זה מתסמונת גודש אגני.
במקרים רבים הכאבים מופיעים לאחר כניסת האישה להריון וממשיכים לאורך ההיריון כולו ולאחריו. הכאבים אף יכולים להחמיר לאחר קיום יחסי מין, סביב הוסת ובעקבות פעילויות ספורט ספציפיות.
התסמינים בדרך כלל מחמירים במהלך היום ולאחר עמידה ממושכת והקלה מופיעה לאחר מנוחה.



